Si vous avez une maladie pulmonaire obstructive chronique (MPOC), vous n’êtes pas seul à vous demander si vous risquez aussi de développer un cancer du poumon. La réponse est oui - et ce lien n’est pas une simple coïncidence. Des études menées par l’Organisation mondiale de la santé et le National Cancer Institute montrent que les personnes atteintes de MPOC ont jusqu’à 4 fois plus de risques de développer un cancer du poumon que les personnes sans cette maladie, même si elles n’ont jamais fumé.
Comment une maladie des voies respiratoires peut conduire au cancer
La MPOC n’est pas juste une toux persistante ou une essoufflement. C’est une inflammation chronique des poumons, souvent causée par des années d’exposition au tabac, à la pollution ou à des fumées industrielles. Cette inflammation constante endommage les cellules qui recouvrent les bronches et les alvéoles. Avec le temps, ces cellules commencent à se réparer de manière erronée. Elles accumulent des erreurs génétiques. C’est là que le cancer peut naître.
Imaginez un mur de briques qui se fissure à cause d’une pluie constante. Chaque réparation est un peu plus faible que la précédente. Au bout d’un moment, une brique se détache complètement - et c’est ce qu’on appelle une mutation cancéreuse. Dans les poumons des personnes atteintes de MPOC, ce processus est accéléré. Les cellules épithéliales, qui normalement protègent les voies respiratoires, deviennent instables. Elles peuvent se multiplier sans contrôle, former des tumeurs, et se propager.
Le tabac : le lien commun qui ne peut pas être ignoré
Plus de 80 % des personnes atteintes de MPOC sont ou ont été fumeuses. Et c’est aussi le cas pour 85 % des cancers du poumon. Ce n’est pas un hasard. La fumée de cigarette contient plus de 70 substances reconnues comme cancérogènes. Elles attaquent à la fois les poumons et les cellules génétiques. La MPOC est souvent le signe que les poumons ont déjà subi un dommage important. C’est comme un voyant d’alerte qui clignote en rouge : votre corps vous dit qu’il a été exposé à des toxines pendant trop longtemps.
Les fumeurs qui développent une MPOC ont un risque de cancer du poumon 10 à 20 fois plus élevé que les non-fumeurs. Même après avoir arrêté de fumer, ce risque reste élevé pendant des années. C’est pourquoi les médecins recommandent un dépistage régulier chez les patients atteints de MPOC, surtout s’ils ont plus de 50 ans et ont fumé plus de 20 paquets par an.
Les signes qui ne doivent pas être ignorés
La MPOC et le cancer du poumon partagent des symptômes similaires : toux persistante, essoufflement, fatigue, perte de poids. C’est pourquoi beaucoup de cancers sont détectés trop tard - on les confond avec une aggravation de la MPOC.
Voici ce qui doit alerter : une toux qui change de nature (plus sèche, plus profonde), des expectorations avec du sang, une douleur thoracique qui ne disparaît pas, une perte d’appétit soudaine, ou une respiration sifflante qui ne répond plus aux traitements habituels. Ces signes ne sont pas normaux dans une MPOC stable. Ils méritent une investigation immédiate.
Une étude publiée dans The Lancet Respiratory Medicine en 2024 a suivi 12 000 patients atteints de MPOC sur 5 ans. Parmi eux, 11 % ont développé un cancer du poumon. La moitié de ces cancers étaient encore à un stade précoce quand ils ont été détectés - grâce à un scanner thoracique de dépistage. Ce chiffre montre que détecter tôt sauve des vies.
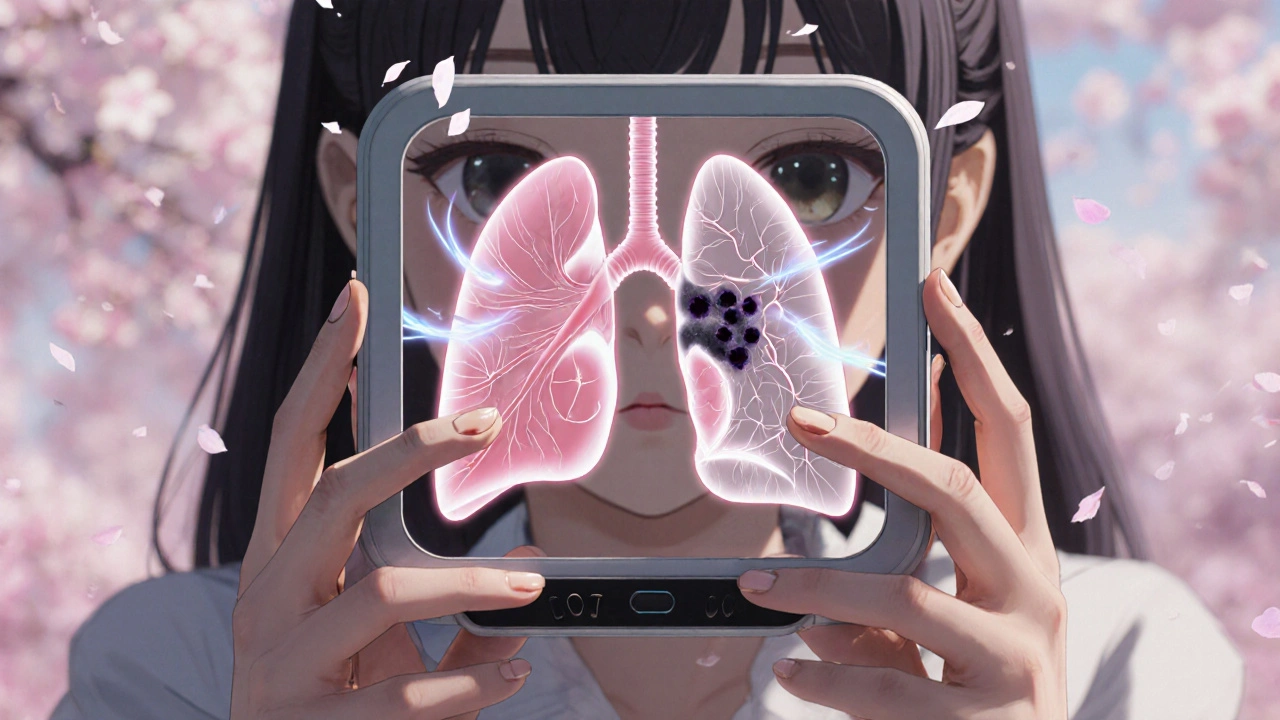
Le dépistage : une arme simple mais sous-utilisée
Il existe un test simple, rapide et non invasif : le scanner thoracique à faible dose. Il ne prend que quelques minutes, ne nécessite pas d’injection, et expose à une radiation très faible - moins qu’une mammographie. Pourtant, moins de 15 % des patients atteints de MPOC en bénéficient, même quand ils remplissent les critères.
Les recommandations de la Société américaine du cancer et de l’Institut national du cancer sont claires : les patients atteints de MPOC âgés de 50 à 80 ans, ayant un historique de tabagisme de 20 paquets-par-an ou plus, doivent passer un scanner annuel. C’est le seul moyen de détecter une tumeur avant qu’elle ne se propage.
En France, ce dépistage est remboursé depuis 2023 pour les personnes à haut risque, y compris les patients avec MPOC. Pourtant, beaucoup de médecins ne le proposent pas, et les patients ne le demandent pas. C’est un échec systémique. Si vous avez une MPOC, demandez-le. Pas dans six mois. Pas quand vous aurez une toux plus forte. Maintenant.
Les autres facteurs de risque, souvent négligés
Le tabac est le principal coupable, mais pas le seul. L’exposition professionnelle à l’amiante, au silice, au radon ou aux fumées de charbon augmente aussi le risque. Les personnes vivant dans des zones très polluées, comme les grandes villes avec un mauvais air, ont un risque accru même sans tabac.
Des études récentes montrent que les personnes atteintes de MPOC ont une inflammation systémique chronique. Cela signifie que leur corps est en état d’alerte permanent, ce qui favorise la croissance des cellules cancéreuses. Le stress, l’obésité et les infections respiratoires répétées aggravent ce phénomène. C’est pourquoi un mode de vie sain - alimentation riche en légumes, activité physique modérée, sommeil de qualité - n’est pas juste un conseil moral. C’est une stratégie de survie.

Que faire si vous avez déjà une MPOC ?
Arrêter de fumer est la chose la plus efficace que vous puissiez faire. Même après 30 ans de tabac, arrêter réduit de 50 % le risque de cancer du poumon au bout de 10 ans. C’est un chiffre que peu de traitements médicamenteux peuvent égaler.
Ensuite, suivez votre traitement pour la MPOC. Les bronchodilatateurs et les corticoïdes inhalés ne soulagent pas seulement la respiration. Ils réduisent l’inflammation. Moins d’inflammation = moins de dommages cellulaires = moins de risque de cancer.
Enfin, parlez à votre médecin du dépistage. Ne laissez pas la peur ou la fatalité vous arrêter. Un cancer du poumon détecté à un stade précoce a plus de 60 % de chances de guérison. À un stade avancé, ce taux tombe à moins de 7 %.
Le futur : des traitements ciblés pour les deux maladies
Les chercheurs travaillent désormais sur des traitements qui ciblent à la fois la MPOC et le cancer du poumon. Des médicaments anti-inflammatoires spécifiques, comme les inhibiteurs de l’IL-17 ou du TNF-alpha, sont en phase d’essais cliniques. Leur objectif : arrêter la cascade inflammatoire avant qu’elle ne devienne cancéreuse.
Des tests génétiques simples, basés sur des échantillons de salive ou de crachats, permettent déjà d’identifier les patients à très haut risque. Ce n’est pas encore standard, mais dans les prochaines années, il sera possible de prédire qui va développer un cancer du poumon, et d’agir avant que la tumeur ne se forme.
La MPOC peut-elle être guérie ?
Non, la MPOC n’est pas guérissable - mais elle est maîtrisable. Avec un traitement adapté, une alimentation saine et l’arrêt du tabac, beaucoup de patients vivent des décennies avec une bonne qualité de vie. L’objectif n’est pas de guérir, mais d’empêcher la maladie d’aggraver et de réduire les risques de complications, comme le cancer du poumon.
Le dépistage du cancer du poumon est-il dangereux ?
Le scanner thoracique à faible dose expose à une très faible dose de rayonnement - équivalente à 3 à 5 radiographies thoraciques par an. Les bénéfices dépassent largement les risques. Une étude du NIH a montré que pour 1 000 patients à risque, le dépistage annuel évite 3 décès par cancer du poumon chaque année. Le risque d’effets secondaires est inférieur à 0,1 %.
Faut-il arrêter de fumer même si on a déjà une MPOC ?
Absolument. Arrêter de fumer ne répare pas les dommages déjà faits, mais il arrête l’aggravation. Les poumons commencent à se réparer dès les premières semaines. Le risque de cancer diminue de 30 % après un an, et de 50 % après 10 ans. C’est la seule intervention qui a un impact aussi fort sur la survie.
La MPOC et le cancer du poumon sont-ils héréditaires ?
La MPOC n’est pas directement héréditaire, mais certains gènes peuvent rendre les poumons plus sensibles aux toxines. Par exemple, une déficience en alpha-1 antitrypsine augmente le risque de MPOC chez les non-fumeurs. Ce gène est rare, mais il peut aussi augmenter le risque de cancer. Si vous avez un antécédent familial de MPOC ou de cancer du poumon, parlez-en à votre médecin.
Quels aliments peuvent aider à réduire le risque ?
Les aliments riches en antioxydants réduisent l’inflammation chronique. Les légumes verts feuillus (épinards, chou kale), les baies (myrtilles, framboises), les noix, le thé vert et les poissons gras (saumon, sardines) sont les plus efficaces. Une étude de l’Université de Harvard a montré que les patients atteints de MPOC qui consommaient au moins 5 portions de légumes par jour avaient 35 % moins de risques de développer un cancer du poumon.
Prochaines étapes : ce que vous pouvez faire dès aujourd’hui
Si vous avez une MPOC, voici ce qu’il faut faire maintenant :
- Consultez votre médecin pour discuter du dépistage par scanner thoracique à faible dose.
- Si vous fumez, arrêtez. Demandez de l’aide : patchs, gommes, soutien psychologique - tout est remboursé en France.
- Adoptez une alimentation anti-inflammatoire : plus de légumes, moins de sucre et de viande rouge.
- Pratiquez une activité physique douce chaque jour : marche, natation, yoga. Cela améliore la capacité respiratoire et réduit le stress.
- Évitez les environnements pollués : masques filtrants dans les zones à forte pollution, ventilation des pièces, pas de fumée de bois ou de charbon à la maison.
La MPOC n’est pas une phrase finale. C’est un signal d’alerte. Et comme tout signal, il peut être entendu, compris, et agi. Vos poumons vous parlent. Écoutez-les. Ce n’est pas une question de chance. C’est une question de choix.

Je viens de perdre ma mère à cause d’une MPOC qui s’est transformée en cancer sans qu’on s’en rende compte. On lui a proposé un scanner... mais elle avait peur des radiations. J’aurais dû insister. Si vous avez une MPOC, ne laissez pas la peur vous retenir. Un scanner de 5 minutes peut vous sauver la vie. Je le dis avec le cœur en miettes.
La MPOC n’est pas une maladie, c’est un processus inflammatoire chronique qui dégrade l’intégrité épithéliale pulmonaire à travers une cascade de dommages oxydatifs, de dysrégulation des voies de réparation tissulaire et d’accumulation de mutations somatiques. L’activation persistante du NF-kB, la surproduction de cytokines pro-inflammatoires comme l’IL-6 et le TNF-α, et la sénescence cellulaire prématurée créent un microenvironnement tumorigène. Le tabac aggrave tout cela en introduisant des hydrocarbures aromatiques polycycliques qui forment des adduits avec l’ADN. Ce n’est pas une coïncidence : c’est une causalité biologique bien établie. La prévention ne doit pas être un slogan, c’est une nécessité physiologique.
Arrêtez de fumer, point. Si vous attendez que quelqu’un vous dise quoi faire, vous êtes déjà mort. Vos poumons vous supplient, et vous, vous lisez des articles. C’est pathétique.
Et si c’était les OGM ? 🤔 Je lis sur un forum que les OGM dans les légumes font grossir les cellules pulmonaires... et que les médecins cachent tout parce que Big Pharma veut qu’on reste malade 😢 J’ai vu un type sur TikTok qui a guéri avec du bicarbonate et du citron 🍋✨ #MPOCCancerCure #TruthIsOutThere
Les données de l’OMS sont clairement biaisées : l’indice de risque relatif de 4x ne prend pas en compte la comorbidité systémique liée au tabagisme chronique, ni les confondants environnementaux (PM2.5, NOx). La corrélation ≠ causalité. De plus, l’étude de The Lancet n’a pas ajusté pour l’indice de masse corporelle ni les antécédents de tuberculose. Il faut une méta-analyse à haut pouvoir statistique avant d’inciter au dépistage systématique. Sinon, on crée un surdiagnostic toxique.
Je suis en MPOC depuis 8 ans. J’ai arrêté de fumer il y a 5 ans. Je marche 45 min par jour. Je mange des épinards, des noix, du saumon. Je fais mon scanner chaque année. Je vis. Pas parfaitement. Mais vivant. Vous pouvez aussi. Juste commencer. Aujourd’hui. Pas demain.
Ça vaut la peine.
En Afrique de l’Ouest, on n’a pas accès à ces scanners. Mais on a les plantes : le baobab, le neem, le gingembre. On les boit en infusion. La médecine traditionnelle a toujours su que l’inflammation est la racine. Les Occidentaux cherchent des machines, nous, on cherche la sagesse. Ce n’est pas une question de tech, c’est une question de respect du corps.
Je déteste les gens qui disent "écoutez vos poumons". C’est du buzz. Moi, j’ai juste mal. Et je veux que ça arrête.
Les poumons sont les premiers poètes du corps. Ils respirent avant qu’on pense. Quand ils toussent, ce n’est pas un symptôme - c’est un chant d’alarme. La MPOC, c’est la mélodie altérée d’un air qui a trop souffert. Le cancer, c’est la note qui se brise. Mais même une mélodie brisée peut être réparée… si on écoute avant qu’elle ne s’effondre. Alors, écoutez. Vraiment. Pas avec les oreilles. Avec le cœur.
Je suis une survivante de la MPOC + cancer du poumon stade 1 ! 🎉 J’ai fait le scanner à 58 ans, après avoir insisté auprès de mon médecin (qui disait "c’est juste votre MPOC qui s’aggrave"). Résultat : une petite tumeur de 8 mm. Opération. Chimioprévention. Et maintenant, je suis en rémission ! 💪❤️ Les gens, ne laissez pas les médecins vous dire "c’est normal". Vous êtes votre propre championne ! #MPOCWarrior #ScanYourLungs
Je n’ai jamais fumé. J’ai la MPOC à cause de la pollution de Paris. Mon médecin m’a dit de déménager. J’ai dit non. Je reste. Mais je fais mon scanner. Et je mange des baies. Voilà.
Je suis infirmière en pneumo. J’ai vu des gens mourir parce qu’ils avaient peur de demander le scanner. J’ai vu d’autres vivre 15 ans de plus parce qu’ils l’ont fait. Ce n’est pas une question de chance. C’est une question de courage. Demandez-le. Maintenant. Pas après. Maintenant.
Je vous le dis en toute sincérité.
Je vous aime.